Vorhalte- statt Fallpauschalen : Was die Finanzreform für die Zukunft der Kliniken bedeutet
Krankenhäuser sollen vom ökonomischen Druck entlastet werden und mehr Qualität bieten. Die Länder befürchten eine diktierte Strukturbereinigung und Kompetenzverlust.
Inhalt
Unter den vielen Baustellen im deutschen Gesundheitswesen sticht aktuell die Krankenhausreform hervor, die nicht nur ein Kraftakt ist, sondern auch unter Zeitdruck steht. Viele Krankenhäuser sind defizitär und insolvenzgefährdet. Die Inflation der vergangenen Jahre mit stark gestiegenen Energiepreisen sowie die Tarifsteigerungen machen den Häusern schwer zu schaffen. Krankenhäuser protestierten 2023 bundesweit und forderten von Bundesgesundheitsminister Karl Lauterbach (SPD) ein Vorschaltgesetz mit einer Brückenlösung, solange die Krankenhausreform noch nicht beschlossen ist. Befürchtet wird ein unkontrolliertes Kliniksterben statt einer planvollen Strukturreform.
Länder fürchten vom Bund diktierte Vorgaben
Die Reformvorstellungen von Bund und Ländern gehen derweil auseinander. Schon der Vorläufer der jetzigen Reform, das sogenannte Krankenhaustransparenzgesetz, musste den Umweg über den Vermittlungsausschuss nehmen und wurde erst im März im Bundesrat und nach Zugeständnissen des Bundes verabschiedet.
Hinter dem Widerstand steht die Sorge vor einer vom Bund diktierten Strukturbereinigung, obwohl die Länder für die Krankenhausplanung zuständig sind. Insbesondere in den ostdeutschen Ländern werden Standortschließungen und Versorgungslücken befürchtet. Manche Gesundheitsexperten weisen allerdings darauf hin, dass die stationäre Versorgung auch mit deutlich weniger Häusern hochwertig und effizient gestaltet werden könnte.
Transparenzgesetz sieht Zuordnung zu Versorgungsstufen und Leistungsgruppen vor
In dem Transparenzgesetz werden die Kliniken bestimmten Versorgungsstufen (Level) zugeordnet, abhängig von der Zahl und Art der vorgehaltenen Leistungsgruppen. Vorgesehen sind Level der Stufen 1 bis 3 sowie Level für Fachkrankenhäuser und sektorenübergreifende Versorger (Level F und Level 1i). Level-1n-Krankenhäuser sollen die Basisversorgung inklusive der Notfallmedizin leisten können.
Die Bundesländer sehen in den Leveln indes eine Vorfestlegung des Bundes auf die künftige Krankenhausstruktur, was der Bund bestreitet. Auch halten Experten eine Fehlsteuerung der Patienten für wahrscheinlich, die womöglich vermehrt eine Behandlung bei den wenigen Maximalversorgern anstreben könnten.
Streit über den Nutzen des "Klinik-Atlas"
Ein wichtiger Punkt in dem zuletzt beschlossenen Gesetz ist ein Transparenzverzeichnis, das seit dem 1. Mai im Internet freigeschaltet ist. Mit Hilfe des "Klinik-Atlas" soll die Bevölkerung über die Leistungen und Qualität von Krankenhäusern detailliert informiert werden. Kaum war das Verzeichnis online, hagelte es Kritik. Von einem überflüssigen weiteren Verzeichnis und eklatanten Fehldarstellungen war die Rede. Die Niedersächsische Krankenhausgesellschaft (NKG) sprach von einem "Stimmungskiller", weil sich Mitarbeiter an den Pranger gestellt fühlten, die Patienten seien verunsichert.
Zu den Kritikern zählte pikanterweise der Bruder von Bundeskanzler Olaf Scholz, Jens Scholz, Vorsitzender des Verbandes der Universitätskliniken und Chef der Uniklinik Schleswig-Holstein in Kiel. Er forderte rasche Nachbesserungen und mahnte mehr Sorgfalt an. Das Bundesgesundheitsministerium reagierte mit dem Hinweis, dass der Atlas laufend aktualisiert werde.
Wie ein Transformationsfonds die Reform absichern soll
Angesichts der prekären Finanzlage vieler Kliniken vereinbarten Bund und Länder im Vermittlungsausschuss zudem einen milliardenschweren Transformationsfonds, um die Übergangsphase zu finanzieren, bis die große Krankenhausfinanzreform greift. Um die Strukturreform der Krankenhäuser finanziell abzusichern, sollen über einen Zeitraum von zehn Jahren (2026 bis 2035) 50 Milliarden Euro bereitgestellt werden, jeweils zur Hälfte getragen von den Ländern und aus Mitteln der Liquiditätsreserve des Gesundheitsfonds des Bundes.
Die Bundesärztekammer (BÄK) rügte, der Bund wolle seinen Anteil am Transformationsfonds offenbar vollständig auf die GKV-Beitragszahler abwälzen. Das stieß auch bei der AOK sauer auf. Die Vorstandschefin des AOK-Bundesverbandes, Carola Reimann, erklärte, der strukturelle Umbau der Kliniken könne nicht zur Hälfte der GKV zugeschoben werden, das sei gleichzusetzen mit Beitragssatzerhöhungen.
Kliniken erhielten in der Pandemie hohe Ausgleichszahlungen
In der Corona-Pandemie gerieten viele Kliniken unter Druck, weil sehr viele infizierte Patienten aufwendig versorgt werden mussten, zugleich aber planbare Eingriffe verschoben wurden. Vor allem Intensivstationen kamen wegen der Corona-Patienten teilweise an ihr Limit. In der Gesundheitskrise wurde auch der Fachkräftemangel offenbar, denn Intensivbetten, so sie vorhanden sind, können nur betrieben werden, wenn ausreichend Fachpersonal verfügbar ist, Intensivpfleger vor allem.
Die Kliniken wurden in den Pandemiejahren durch staatliche Gelder gestützt. Nach Angaben der Bundesregierung erhielten die Krankenhäuser im Zeitraum zwischen März 2020 und Juni 2022 Versorgungsaufschläge oder Ausgleichszahlungen in Höhe von rund 21,5 Milliarden Euro. Manche Kliniken beklagen, dass die Zahl der stationären Behandlungen seit der Pandemie gesunken ist und mit ihnen die Erlöse.
Krankenhausbehandlungen sind größter Posten in der Bilanz der gesetzlichen Krankenkassen
Daten des Statistischen Bundesamtes verdeutlichen die Veränderungen in den Krankenhäusern in den vergangenen Jahren und Jahrzehnten. So gab es 1992 in Deutschland noch 2.381 Krankenhäuser mit rund 647.000 Betten. Die durchschnittliche Verweildauer der Patienten lag damals bei 13,3 Tagen. 2022 verzeichnete die Statistik noch 1.893 Krankenhäuser, darunter 539 öffentliche Krankenhäuser, 598 freigemeinnützige Krankenhäuser (zum Beispiel kirchliche Träger) sowie 756 private Kliniken.
Die Häuser kamen insgesamt auf rund 480.000 Betten und eine durchschnittliche Verweildauer der Patienten von 7,2 Tagen. Die durchschnittliche Auslastung der Betten verringerte sich von 83,9 Prozent im Jahr 1992 auf 69 Prozent 2022.
Millionen von Patienten werden jährlich in Krankenhäusern versorgt
Warum die Pläne für die künftige Krankenhausversorgung nicht nur in Fachkreisen aufmerksam verfolgt werden, erschließt sich aus Eckdaten der Deutschen Krankenhausgesellschaft (DKG). So versorgten die Krankenhäuser 2022 stationär rund 16,8 Millionen Patienten (Fallzahlen). Die Häuser beschäftigten 2022 insgesamt rund 965.000 Mitarbeiter in Vollzeit, rund 173.000 Ärzte sowie rund 792.000 Mitarbeiter, die nicht zum ärztlichen Personal zählen, darunter etwa 376.000 Pflegekräfte in Vollzeit.
Nach Angaben des GKV-Spitzenverbandes gaben die gesetzlichen Krankenkassen 2022 rund 88 Milliarden Euro für Krankenhausbehandlungen aus, das war der mit Abstand größte Posten in der Bilanz, gefolgt von Arzneimitteln (44,8 Milliarden Euro) und Ausgaben für die ärztliche Behandlung (46 Milliarden Euro). Bei Leistungsausgaben der GKV in Höhe von rund 274 Milliarden Euro 2022 kamen die Krankenhäuser auf einen Anteil von 32,1 Prozent. 2024 rechnet die GKV erstmals mit Ausgaben für Krankenhäuser von mehr als 100 Milliarden Euro. Das wäre eine Verdopplung seit 2006.
Mit den Fallpauschalen sollte effizienter abgerechnet werden
Die Finanzierung der Krankenhäuser basiert seit 2003/2004 auf den Fallpauschalen, für deren Einführung sich auch der Gesundheitsökonom Lauterbach einst eingesetzt hat. Denn das Problem der hohen Kosten in der Krankenhausversorgung ist nicht neu. Bis 2003 wurde nach tagesbezogenen Pflegesätzen abgerechnet, unabhängig vom Behandlungsaufwand. Die Verweildauer im Krankenhaus war in der Folge damals deutlich länger als heute.
Mit den DRGs wurde die Vergütung von Tagessätzen auf ein leistungsbezogenes, pauschalierendes Entgeltsystem umgestellt. In der sogenannten Konvergenzphase der Jahre 2005 bis 2009 wurden die Krankenhausbudgets angeglichen, um bei ähnlichen Leistungen auch zu vergleichbaren Preisen zu kommen.
Der Fallpauschalenkatalog beinhaltet mehr als 1.200 Abrechnungsfälle
Seit 2010 rechnen die Krankenhäuser eines Bundeslandes nach einem einheitlichen Preis ab, dem sogenannten Landesbasisfallwert, der die Entwicklung der Kosten berücksichtigt. Jedes Jahr wird der Landesbasisfallwert von Vertretern der Krankenhäuser und Krankenkassen für das folgende Jahr neu vereinbart. Die Abrechnung über Fallpauschalen ist komplex und enthält zahllose Differenzierungen: Der DRG-Katalog beinhaltet mehr als 1.200 Fallpauschalen, der Basispreis ergibt sich aus dem Landesbasisfallwerten.
Einige Eckdaten der Krankenhausversorgung
🚑 2022 versorgten die Krankenhäuser insgesamt rund 16,8 Millionen Patienten.
👩⚕️ Die Krankenhäuser beschäftigten 2022 rund 965.000 Mitarbeiter in Vollzeit.
💰 Die gesetzlichen Krankenkassen geben 2024 erstmals mehr als 100 Milliarden Euro für Krankenhausbehandlungen aus.
Die Eingruppierung in Fallpauschalen orientiert sich an der Diagnose, dem Schweregrad der Erkrankung und den erbrachten Leistungen. Bei Patienten mit leichteren Erkrankungen fällt die Vergütung geringer aus als in schweren, aufwendigen Fällen. Das DRG-System führte zu einer verbesserten Transparenz und Wirtschaftlichkeit, allerdings werden mit den Fallpauschalen auch Anreize gesetzt, möglichst viele Leistungen abzurechnen. So wird nicht ausgeschlossen, dass viele Eingriffe medizinisch unnötig sind. Der ökonomische Druck belastet nicht nur die Kliniken selbst, sondern auch Ärzte und Pfleger.
Abkehr von der rein ökonomischen Abrechnung
Seit 2020 werden die Pflegepersonalkosten bereits aus den Fallpauschalen herausgerechnet und über eine Kombination von DRG und Pflegebudget vergütet. Das soll den Kostendruck der Kliniken verringern, die in der Vergangenheit oft am Pflegepersonal gespart hatten. Psychiatrie, Psychotherapie und Psychosomatik werden über das eigenständige PEPP-System tagesbezogen abgerechnet.
Lauterbach räumte ein, dass die Abrechnungsökonomie im Gesundheitswesen aus dem Ruder gelaufen sei und will gegensteuern. Mit der Krankenhausreform sind drei primäre Ziele verbunden: Eine Abkehr von der rein ökonomischen Abrechnung, eine bessere Versorgungsqualität sowie weniger Bürokratie. Zudem soll mit der Reform die Versorgungssicherheit gestärkt werden.
System der Fallpauschalen soll abgelöst werden durch Vorhaltepauschalen
Das System der Fallpauschalen soll nunmehr abgelöst werden durch Vorhaltepauschalen, genauer gesagt ist vorerst ein Mix geplant aus Fallpauschalen und Vorhaltepauschalen. In einer Konvergenzphase soll ein fließender Übergang von den Fallpauschalen hin zu einer um eine Vorhaltevergütung ergänzte Finanzierungssystematik vollzogen werden, wie es im Entwurf heißt.
Ab 2025 sollen 60 Prozent der Betriebskosten im Krankenhaus über die Vorhaltepauschalen abgegolten werden. Nach Ansicht Lauterbachs bekommen die Krankenhäuser damit eine Existenzgarantie, auch wenn sie künftig nicht mehr so viele Behandlungen abrechnen.
Die Vorhaltefinanzierung ist unabhängig von den tatsächlich behandelten Fällen und orientiert sich an den zugewiesenen Leistungsgruppen. Geplant sind 65 Leistungsgruppen mit bundeseinheitlichen Qualitätsanforderungen. Die Länder mit ihrer Planungshoheit sollen darüber entscheiden, an welchen Krankenhausstandorten welche Leistungen erbracht werden können.
Bund und Länder streiten über die Kompetenzverteilung
Die Idee dahinter: In spezialisierten Kliniken sind Behandlungen wesentlich erfolgreicher, die Komplikationsrate ist viel geringer. Künftig sollen Krankenhäuser nur noch solche Behandlungen abrechnen können, für die sie formal qualifiziert sind. Dass die Anfahrt zu spezialisierten Kliniken in der Regel länger sein wird, kann nach Ansicht von Gesundheitsexperten toleriert werden.
Neben der Vorhaltevergütung werden für die Bereiche Pädiatrie, Geburtshilfe, Stroke Unit, Traumatologie und Intensivmedizin sowie für die Teilnahme an der Notfallversorgung zusätzliche Mittel gewährt. Für bedarfsnotwendige ländliche Krankenhäuser sollen die Förderbeträge erhöht werden.
Unter den Bundesländern wird die große Krankenhausreform weiter mit Argwohn verfolgt, zumal Lauterbach den Entwurf so angelegt hat, dass eine Zustimmung des Bundesrates den Angaben zufolge nicht notwendig ist. Die Länder Bayern, Schleswig-Holstein, Nordrhein-Westfalen und Baden-Württemberg kritisieren, der Bund greife damit in die Planungshoheit der Länder ein. Sie gaben ein Rechtsgutachten in Auftrag, aus dem hervorgeht, dass eine Verabschiedung des Entwurfs ohne Zustimmung des Bundesrates "das Risiko einer formellen Verfassungswidrigkeit" birgt.
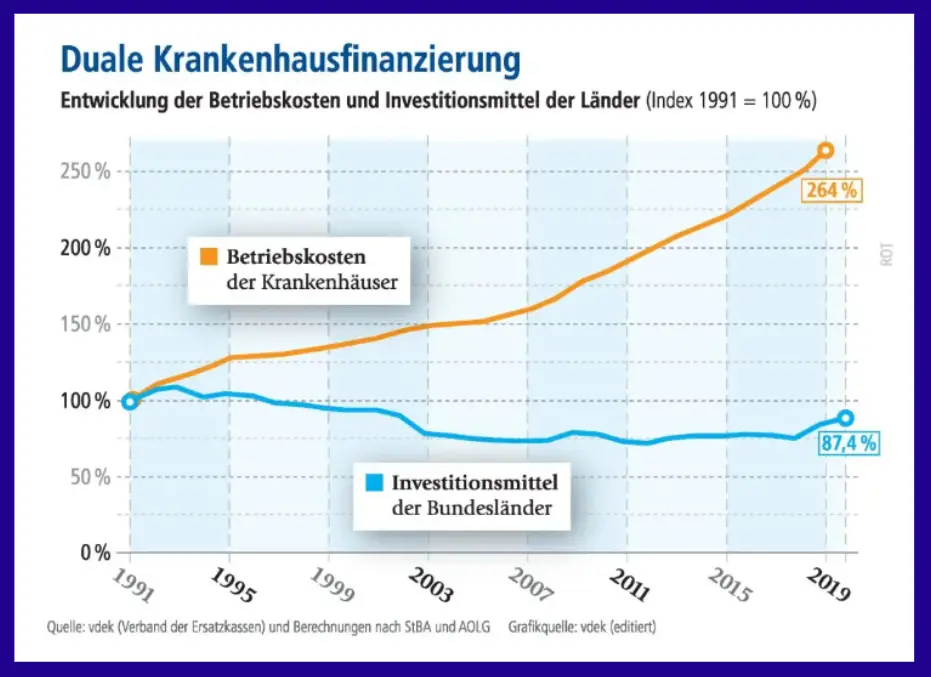
Die Länder haben nicht nur die Planungshoheit, sondern sind auch für die Investitionskosten der Krankenhäuser zuständig, während die Krankenkassen die Betriebskosten übernehmen. Seit Jahren fahren die Länder die Investitionskostenfinanzierung aber zurück (siehe Grafik), was sich auswirken kann auf die Behandlungsqualität, wenn Investitionen aus den DRG-Erlösen querfinanziert werden.
Länder investieren nicht ausreichend in ihre Krankenhäuser
Nach Berechnungen von Experten sind die Länder bei den Investitionsmitteln mit rund 30 Milliarden Euro im Rückstand. Die Investitionsquote der Länder ist nach Angaben der Bundesregierung von 25 Prozent im Jahr 1972 auf rund 3 Prozent 2020 gesunken. Wie der Streit um auskömmliche Investitionskosten ausgeht, ist völlig offen.
Die Krankenhausreform wird auch von Patientenseite mit Interesse und Sorgen begleitet. Nicht wenige Bürger haben Angst, gewohnte Strukturen womöglich nicht mehr nutzen zu können, weil Kliniken vielleicht geschlossen oder umgewidmet werden.
Da die Versorgung in ländlichen Gebieten ohnehin schwieriger ist als in der Stadt, wird der Verlust eines Krankenhauses schnell als gravierender Eingriff wahrgenommen. Auf die Regierung kommt also nicht nur viel fachliche Arbeit zu, sondern auch die Aufgabe, die Bürger zu überzeugen.

